
La homeopatía en el contexto de la medicina integrativa

Al fondo ya se empieza a ver la orilla
pero me va a costar llegar a nado.
Después de media vida despistado
se funden las bombillas.
Daniel Marco
Introducción
La medicina, en contra de la opinión mayoritaria de la población general y los sanitarios en particular no es una ciencia, sino un producto cultural1 y como tal reflejo de la sociedad.
William Osler2 (1849-1919), llamado el padre de la medicina moderna decía que la medicina es la ciencia de la incertidumbre y el arte de la probabilidad.
Y aunque este aforismo sigue siendo vigente, el producto cultural que la medicina es constituye una práctica3 que utiliza hechos y valores.
A veces, los hechos, el conocimiento y la técnica son prioritarios a la hora de tomar decisiones, por la urgencia de la necesidad atendida, o las circunstancias en las que ésta de desarrolla: un quirófano, una unidad de cuidados intensivos, una sala de urgencias. Lo importante en esas circunstancias de riesgo vital, es la enfermedad que tiene la persona y el modo de combatirla empleando todos los recursos técnicos y científicos a nuestro alcance.
Pero mucho más frecuentemente atendemos personas, en consultas de atención primaria y hospitalaria que se encuentran sanos o con problemas de salud crónicos en los que la toma de decisiones compartida precisa previamente hablar de hechos y valores.
Hay sin duda en dicha práctica aspectos científicos, pero también relacionales y humanísticos. Y en esa encrucijada se encuentra el médico con la necesidad de conjugar su conocimiento científico, sus habilidades técnicas y su práctica personal de las que forman parte su bagaje cultural, sus actitudes ante la enfermedad, la vida y la muerte y sus habilidades comunicacionales que hacen de cada encuentro clínico algo único.
No solo interpretamos datos, frecuentemente inciertos (y ha transcurrido un siglo desde que se escribieron las palabras de William Osler), sino que escuchamos relatos y compartimos con los pacientes información, preocupaciones y emociones.
Es buen momento, para reflexionar sobre la situación de la medicina en la actualidad y las importantes áreas de mejora4 que están directamente relacionadas con nuestra capacidad de autocrítica y de estudio en busca de las mejores soluciones para la salud de nuestros pacientes y de la población en general, siempre con la humildad y el reconocimiento de lo poco que sabemos a pesar de lo mucho que llevamos estudiado.
¿Cuáles han sido las razones sociales, políticas, económicas y sanitarias que nos han llevado a la situación de salud actual en los países desarrollados?
Vivimos en una sociedad de la inmediatez y del miedo. Lo escuchamos, lo sentimos, lo palpamos en los medios de comunicación, en las redes sociales y en las consultas médicas6. Miedo al cáncer, al contagio, miedo a la muerte. Miedos ancestrales y consuetudinarios a la condición humana pero que la técnica parece desafiar.
Beck7 nos dice que el miedo es el producto más genuino de la modernidad desarrollada al que nos enfrentamos con instrumentos de medición y teorías. Los riesgos son un pozo de necesidades sin fondo. A mayor oferta la demanda va creciendo y los miedos aumentan en función de la información recibida y de las posibilidades de buscar problemas de salud con máquinas costosas y complejas.
El miedo genera sobrediagnósticos y sobretratamientos8 de manera que los varones como ejemplo se realizan de modo innecesario el PSA (antígeno prostático específico) o las mujeres una densitometría ósea lo que conlleva en la mayoría de las ocasiones más perjuicio que beneficio9. Es el miedo de la sociedad, de los pacientes y también de los médicos. Incluso, prácticas habituales que parecían de clara utilidad como la mamografía de cribado10,11 han sido cuestionadas después de varios estudios.
Analicemos pues, algunas de las circunstancias históricas, sociales y económicas que han contribuido a que nos encontremos en la situación actual.
- Un cambio de paradigma.
La práctica de la medicina en los países occidentales en general y en Estados Unidos en particular no era uniforme y rígida (como parece serlo en nuestros días) hasta la publicación del Informe Flexner12 en 1910 que para muchos autores fue el origen de la desintegración de la práctica médica.
Dicho informe, introdujo tres cambios en el estudio y práctica de la medicina que están vigentes en la actualidad. El énfasis en lo biológico (restando importancia e incluso ignorando los aspectos psicológicos, sociales y espirituales en el enfermar), la división del estudio y tratamiento de las enfermedades por especialidades y subespecialidades cada vez más pequeñas en contraposición a la medicina integral y el uso de fármacos como tratamiento para prácticamente cualquier enfermedad o molestia. Su influencia fue de tal magnitud que a partir de dicho informe tanto la AMA (American Medical Association) como la AAMC (Association of American Medical Colleges) propusieron cambios radicales en la enseñanza y la práctica de la medicina en los siguientes 15 años.
- La especialización y la tecnificación de la medicina que conllevaron importantes avances clínicos, quirúrgicos y tecnológicos que contribuyeron a la salud de las personas13 sobre todo después de la segunda guerra mundial.
El descubrimiento y desarrollo de medicamentos, pruebas diagnósticas, técnicas quirúrgicas, medidas preventivas, psicoterapéuticas y fisioterapéuticas ha contribuido a una mejora de la salud, la calidad de vida y de la esperanza de vida especialmente en los países desarrollados. Ejemplos de ello pueden ser el descubrimiento de la insulina, de la ecografía, el desarrollo del cateterismo cardíaco, el uso progresivo del marcapasos, las técnicas endoscópicas, la penicilina y los antibióticos, la terapia hormonal, las vitaminas, los psicofármacos, los fármacos cardíacos, la creación de las unidades de cuidados intensivos, la ingeniería genética o las técnicas quirúrgicas laparoscópicas. Un claro ejemplo de la importancia de la vacunación como medida de salud pública fue la declaración por parte de la Organización Mundial de la Salud (OMS) de la erradicación de la viruela en el mundo en 1975.
- Los cambios en la asistencia sanitaria en el mundo durante el siglo XX
Llevamos escasos 100 años, en los que hemos vivido una transformación radical de la atención sanitaria especialmente en los países desarrollados, de modo que los ciudadanos la entienden como un derecho.
Uno de los ejemplos fue la creación en 1948 del National Health Service (NHS) en el Reino Unido con asistencia preventiva y curativa a todo ciudadano sin excepción, sin límite de ingresos ni barreras económicas que supuso un modelo a imitar por Suecia, Noruega, Finlandia, Dinamarca e Italia en los años 60 y 70 y posteriormente por España.
La historia de la asistencia sanitaria pública en nuestro país (tabla 1) ha seguido un camino lento y progresivo durante todo el siglo XX hasta el impulso que trajo la llegada de la democracia y su consolidación a partir de los años 80.
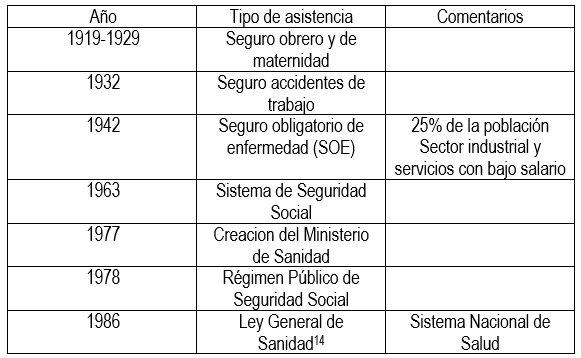
Tabla 1. Hitos de la atención sanitaria en España hasta la creación del Sistema Nacional de Salud
Con la ley General de Sanidad de 198614 se crea el Sistema Nacional de Salud (figura 1) y se garantiza la universalización de la asistencia.

Figura 1. Sistema Nacional de Salud en España. Elaboración propia.
- El hospital como eje de la atención sanitaria
Si volvemos a tomar como ejemplo nuestro país, desde el punto de vista asistencial, en 1964 se crea el Hospital Universitario Puerta de Hierro como hospital piloto del sistema con una organización específica, dedicación a tiempo completo del personal sanitario y centrado en la asistencia, la docencia y la investigación con lo que se propone una renovación del modelo sanitario.
Se crean en los años siguientes los hospitales que darán cobertura asistencial a la población en las décadas siguientes y se comienza a trabajar en un tipo de medicina en hospitales como Puerta de Hierro o la Fundación Jiménez Díaz con maestros15 que ejercerán cátedra y servirán de ejemplo para las generaciones futuras.
La modernización de la sanidad española en las décadas del 60 al 80 conllevó la creación y desarrollo de la formación sanitaria especializada con el sistema MIR (Médico Interno Residente)16 como una imitación del modelo estadounidense, siendo pioneros el Hospital General de Asturias en Oviedo en 1963 y la Clínica Puerta de Hierro de Madrid en 1964. En el año 1972 este sistema se generalizó en los hospitales de toda España y se consolidó en 1984 como única vía legal de especialización, lo que ha garantizado la calidad del aprendizaje y dotado de personal a los hospitales de todo el país durante todos estos años, estando vigente en la actualidad.
Consecuencias negativas del desarrollo tecnológico de la medicina
Las consecuencias negativas de la especialización y la tecnología en la medicina fueron la desaparición del médico de cabecera, la deshumanización progresiva de la medicina, la medicalización de la sociedad, la medicina defensiva y la medicina como negocio. Volvió a aparecer el aforismo platónico de medicina para pobres y para ricos. Los costes sanitarios se incrementan hasta el infinito por la tecnología y el precio de los medicamentos.
Recuerdo desde mi época de residente la práctica de una medicina defensiva que despojaba a las personas de su individualidad y les ponía en riesgo de más y más pruebas en aras de minimizar el error profesional. Entonces, muchos profesionales ni se cuestionaban los posibles perjuicios económicos, sanitarios y sociales de esta práctica que desafortunadamente sigue estando vigente.
También es evidente la presencia de desigualdades en salud incluso en sistemas sanitarios de cobertura universal como el nuestro, y que la brecha de estas desigualdades está creciendo posiblemente por un modo de entender la gestión y la política sanitaria erróneo que favorece la presencia de sistemas de prestación sanitaria desiguales incluso dentro de las prestaciones públicas.
- La desaparición del médico de cabecera
Durante los 50 primeros años del siglo XX se desarrolló la era de la especialización. Su aparición tuvo claros beneficios como la profundización del conocimiento, pero también inconvenientes como la parcelación de dicho conocimiento y la salida de la medicina general de las universidades.
La progresiva desaparición de los médicos generales y la especialización conllevó el aumento de los costes y la ausencia de atención global por “mi” médico, un médico centrado en la persona, cualificado y competente17.
El número cada vez menor de médicos generales comenzó a crear una brecha en el nivel de atención primaria en los años 50, de modo que en muchos países se formaron los Colegios y Academias de Medicina General, dedicados al desarrollo académico de la disciplina.
En los Estados Unidos, el informe de la Comisión Millis18 en 1966 hizo expresa la fragmentación de la formación médica recomendando la formación de postgrado para todos los médicos de atención primaria. En los años siguientes se formaron los departamentos de medicina general o medicina familiar en las escuelas de medicina y se desarrollaron programas de formación para la especialidad. En Canadá el primer examen para certificación tomado por el Colegio de Médicos de Familia se realizó en 1969
La Wonca (Organización Mundial de Médicos de Familia)19 fue fundada en 1972 con el objetivo de ser la organización que agrupara los intereses de todos los médicos de familia/médicos generales del mundo. Actualmente agrupa a más de 500.000 médicos de familia.
Hasta los años 70 el trabajo del médico general es indiferenciado (el que no consigue hacerse especialista) pero posteriormente en una segunda etapa de desarrollo en Europa se reconoce la necesidad de una formación específica de postgrado en países como Italia, Francia, Alemania y Grecia.
En esa década, un importante evento sanitario y político establece la necesidad de soportar los sistemas sanitarios en una Atención Primaria fuerte y consolidada. La Conferencia Internacional sobre Atención Primaria de Salud de Almá-Atá20,21 (Kazajistán) en 1978, organizada por la OMS/OPS y UNICEF, enfatiza la importancia de la atención primaria de salud como estrategia para alcanzar un mejor nivel de salud de los pueblos. Su lema fue “Salud para todos en el año 2000”.
En Europa, un año antes, el Comité de Ministros del Consejo de Europa consideró la medicina de atención primaria como la piedra angular del sistema sanitario, y a partir de los años 80 se establece la necesidad de formación específica de al menos dos años (1986), obligatoria desde enero de 1995 y desde 1993 el Comité de médicos de la Comisión Europea de formación postgraduada establece un tiempo mínimo de 3 años ratificado por la UEMO en Copenhague.
En España se crea en 1978 la especialidad de Medicina Familiar y Comunitaria17, una apuesta del profesor Segovia de Arana22,23. La primera promoción de 1979 se conoce como la de los 500. La creación de la especializada en los primeros años se encuentra con dificultades importantes de implementación por múltiples circunstancias, incluidas las políticas hasta que se ve reforzada por el RD de Regulación de la formación médica especializada hospitalaria y extrahospitalaria24 y el Primer Programa docente Oficial de la especialidad de Medicina Familiar y Comunitaria25 en 1985 ampliado y mejorado en los siguientes años, consiguiendo en la actualidad un tiempo de formación de cuatro años.
El Real Decreto de Estructuras Básicas que crea las bases para la reforma de la Atención Primaria en 1984 permitió que se desarrollaran las Zonas Básicas de Salud y los Equipos de Atención Primaria en los que muchos profesionales sanitarios trabajamos.
Está demostrado que los países que cuentan con una Atención Primaria fuerte tienen sistemas sanitarios más equitativos, eficaces y eficientes (figura 2)26,27, y que la longitudinalidad de cuidados28 es un factor que influyen en el incremento de años de vida vividos. Sin embargo, al menos en nuestro país los gestores y políticos parecen no haberse enterado y la Atención Primaria languidece entre la indolencia y la falta de recursos29-31
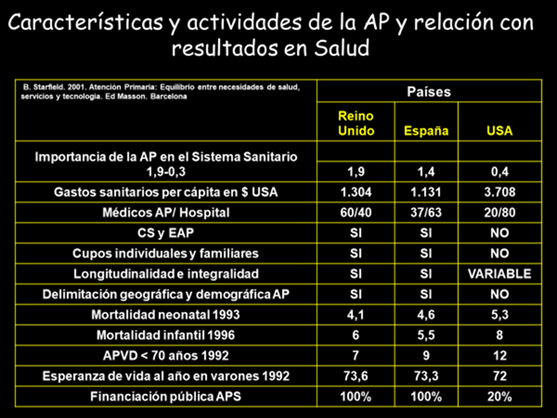
Figura 2. Características y actividades de la Atención Primaria y relación con los resultados en salud. Elaboración propia basado en B. Starfield. 2001
En 2019 la OMS (figura 3) reconoce que la debilidad de la Atención Primaria es uno de los principales riesgos para el planeta.
- La medicalización de la sociedad
En 1977 Engel32 propone un nuevo modelo de atención sanitaria; el modelo biopsicosocial. En su artículo, que ha servido de marco de referencia a muchos gestores sanitarios y a médicos clínicos propugnaba la necesidad de un nuevo modelo médico. Un año antes Illich33 reflexionaba sobre la influencia de los avances técnicos y sistemas sanitarios en la expropiación de la salud de los ciudadanos.
Esta medicalización de la sociedad ha generado en las últimas décadas una respuesta más o menos contundente por parte de científicos, médicos y sociedades científicas con el objetivo de proteger a los ciudadanos de las prácticas médicas.
Antes de estas iniciativas el resurgimiento de la medicina de atención primaria en los países anglosajones y la creación de los Sistemas Nacionales de Salud habían sentado las bases que años después han propiciado estos nuevos cambios en la orientación de la labor de muchos profesionales cuando valoramos como prioridad en nuestras consultas deprescribir, disminuir el número de pruebas diagnósticas, y velar por la seguridad de los pacientes y los ciudadanos34-36

Figura 3. Riesgos para el planeta en 2019. Fuente OMS
- La deshumanización de la medicina.
“Preferiría que se fuesen ustedes de aquí sin saber diagnosticar la fiebre tifoidea, que sin saber comportarse con una persona enferma” decía años ha el profesor Gregorio Marañón a sus alumnos
Estas palabras del gran maestro español de la medicina siguen estando vigentes ya que disponemos de múltiples pruebas de la creciente deshumanización de la asistencia sanitaria37-39 que afecta desde los estudiantes hasta los profesionales más veteranos.
La práctica de una medicina más compasiva, menos invasiva en la vida de los pacientes, más segura y compartida es un objetivo que debería estar presente en la mente de cada profesional sanitario. Solo con una actitud de ayuda y una aptitud en habilidades de comunicación40 la humanización de la medicina es posible. Formar médicos no debe seguir siendo una tarea exclusiva de competencia técnica, sin formación humanística, narrativa y comunicacional no es posible comprender el enfermar y es difícil ser útil para los pacientes. Sobre todo, si tenemos en cuenta que nuestras intervenciones solo son responsables de un 10%41 de la disminución de las muertes prematuras y que con nuestra práctica estamos condicionando a diario iatrogenia42,43 y hemos llegado al punto en el que los propios profesionales sanitarios tienen dudas sobre la certeza de los ensayos clínicos44 y del desarrollo de medicamentos por parte de la industria farmacéutica45.
La medicina Integrativa
Desde la desaparición de otras formas de curar a partir del informe Flexner y el desarrollo de la medicina tecnológica en las últimas décadas las llamadas medicinas complementarias, alternativas o no convencionales han vuelto a ser cada vez más utilizadas por la población de los países desarrollados46-52.
Tanto el número como el perfil de los profesionales que las utilizan está cambiando50 rápidamente, y es la homeopatía50-52 una de las terapias más utilizadas.
La medicina integrativa53,54 es la que combina las terapias médicas convencionales con terapias complementadas sustentadas en evidencias científicas de alta calidad sobre su efectividad y seguridad.
La medicina integrativa en los años 90.
En 1995 se creó el Centro Nacional de Medicina Alternativa-Complementaria en USA. En esa misma década en España resurgen la práctica y enseñanza de terapias como la acupuntura y la homeopatía con formación universitaria en postgrados y máster y congresos tanto nacionales e internacionales.
Es un momento de cambio, en el que el Hasting Center edita un documento en 1996 sobre los nuevos fines de la medicina55,56.
“Los fines de la medicina y no solamente sus medios están en tela de juicio. Con demasiada frecuencia parece darse por supuesto que los fines de la medicina son obvios y se sobreentienden, y que sólo es necesario aplicarlos con sensatez. Creemos, sin embargo, que ha llegado la hora de replantearnos dichos fines”.
Los nuevos fines de la medicina son:
- La prevención de enfermedades y lesiones, la promoción y la conservación de la salud.
- El alivio del dolor y el sufrimiento causados por las enfermedades.
- La atención y curación de los enfermos y los cuidados a los pacientes incurables
- La evitación de la muerte prematura y la búsqueda de una muerte tranquila.
- Y todo esto, nos debe conducir a una nueva medicina del siglo XXI.
La medicina del siglo XXI.
En el año 2001 David Reilly57 publica su artículo titulado “Enhancing human healing” en la revista British Medical Journal. Un artículo en el que se hacen presentes conceptos como el autocuidado, la visión holística del curar, o la necesidad de los profesionales de buscar nuevas formas de cuidar. Así mismo, Reilly observa que esta búsqueda crea en los jóvenes profesionales un caldo de cultivo para reavivar el interés por la medicina y ver a la persona completa, entendiendo que es preciso la práctica de un cuidado médico creativo. En definitiva, el autor (figura 4) aboga por la integración de todas las formas de curar.
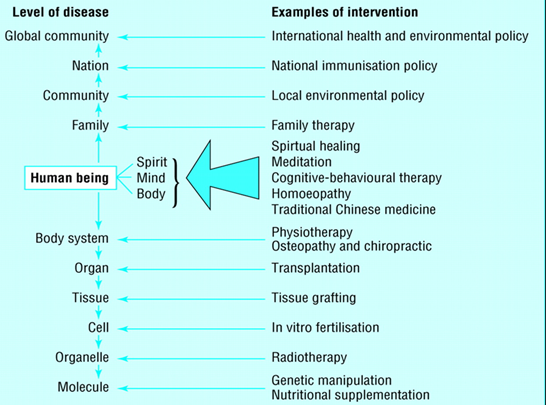
Figura 4. La homeopatía una medicina holística. – Tomada de: Zollman, C. et al. BMJ 1999;319:693-696
En 2014 se crea el Centro Nacional de Medicina Integrativa en USA y en los últimos 20 años se han creado Sociedades Médicas a nivel nacional e internacional de Medicina Integrativa. La propia Organización Mundial de la Salud (OMS) apuesta por ella en su Estrategia de la OMS sobre medicina tradicional y complementaria 2014-202358.
Y nosotros, seguimos hablando de homeopatía59. De una medicina integrativa, holística y segura. Una medicina natural, que protege al medio ambiente, a las plantas, animales y las personas60.
Resumen
La deshumanización de la atención sanitaria61 desde hace décadas, la masificación de la asistencia y el poco tiempo para atender a los pacientes, la excesiva tecnología (que conlleva pruebas innecesarias con iatrogenia y costos elevados) , la polimedicación y polifarmacia62 (que trae consigo gastos elevados para los sistemas de salud públicos directos e indirectos por ingresos hospitalarios y iatrogrenia especialmente en personas ancianas), la informatización de los sistemas sanitarios (con sus grandes ventajas de bases de datos, registros y disminución de errores clínicos y sus inconvenientes de crear un entorno asistencial de “resgistritis”63en el que se dedica más tiempo al ordenador que a mirar al paciente), la salud como bien de consumo favorecido por las autoridades sanitarias, los medios de comunicación y los propios profesionales condicionan una sociedad medicalizada y miedosa1.
Esta medicalización de la sociedad ha conseguido que los aspectos habitualmente relacionados con la vida se conviertan en enfermedades42,43 y motivos de consulta creando en la población la sensación de que todo problema conlleva un medicamento específico.
Y esta medicalización, centrada en la medicina química en humanos y animales conlleva cada vez más riesgos para la sostenibilidad del planeta y para la salud. Un ejemplo de ello, es el empleo inadecuado de antibióticos64 que podría posicionarnos en la era pre antibiótica.
Por todo ello, hace tiempo que han saltado las alarmas y tanto las sociedades científicas, como las organizaciones profesionales y las autoridades sanitarias introducen los conceptos de deprescripción65,66 y “no hacer”9 y se crean instituciones independientes para defender a los pacientes67 de los riesgos sanitarios por los sobre diagnósticos8,42,43 y sobre tratamientos.
Ante este panorama, los retos están en potenciar la atención primaria68 de salud por su demostrada efectividad y eficiencia69-71 y la busqueda de otro tipo de práctica médica capaz de aunar las fortalezas de la medicina convencional y la complementaria, buscando efectividad y seguridad en la toma de las decisiones compartidas con los pacientes, centrada en las personas a través de una asistencia compasiva y un profundo conocimiento de las técnicas de comunicación y de las humanidades y con independencia de los factores económicos y sociales que puedan interferir en el acto sagrado de la relación médico-paciente.
Esa es la medicina que espero en el siglo XXI. Una medicina natural56, humana, integral e integrativa en la que el protagonista de la atención sea la persona enferma.
Los médicos debemos quizás buscar menos objetivos télicos72 (ascender, publicar, curar) en nuestro trabajo diario sin renunciar a ellos cuando sean posibles y hacer una mayor inversión en actividades atélicas como cuidar, acompañar y aliviar, empleando nuestros mejores recursos personales y profesionales, integrando terapias de utilidad probada y con la mayor seguridad para nuestros pacientes.
Bibliografía
- Sitges-Serra A. Si puede, no vaya al médico. Las advertencias de un médico sobre la dramática medicalización de nuestra hipocondríaca sociedad Debate. 2020.
- https://medymel.blogspot.com/2018/04/william-osler-citas-y-aforismos.html
- Prasad V. Ending Medical Reversal: Improving Outcomes, Saving Lives Johns Hopkins Press Health Books . 2015
- http://www.nogracias.org/2020/02/29/repensar-la-prevencion-en-atencion-primaria-argumentos-culturales-y-epistemicos-por-abel-novoa/?print=pdf
- Beck U. La sociedad del riesgo. Hacia una nueva modernidad. Paidós. 2006
- Heath I. Role of fear in overdiagnosis and overtreatment. https://www.bmj.com/content/349/bmj.g6123
- https://www.semfyc.es/biblioteca/doc-33-recomendaciones-no-hacer/
- http://www.nogracias.org/2019/12/26/la-mamografia-de-cribado-es-una-decision-clinica-no-de-salud-publica-por-abel-novoa/
- Why cancer screening has never been shown to “save lives”—and what we can do about it. BMJ 2016; 352 doi: https://doi.org/10.1136/bmj.h6080 (Published 06 January 2016)
- Flexner A. Medical education in the United States and Canada. A report to Carnegie Foundation for the Advancement of Teaching. Bulletin number four (1910). Facsimile edition, Boston; MA, USA: DB Updike, The Merrmount Press;1960
- López Piñero JM. La medicina en la historia. La esfera de los libros. 2002.
- https://www.boe.es/buscar/pdf/1986/BOE-A-1986-10499-consolidado.pdf
- Sinca G. Vida secreta de nuestros médicos. El Aleph Editores. Barcelona. 2011.
- Tutosaus JD, Morán J, Pérez F. Historia de la formación sanitaria especializada en España y sus claves docentes. Educación Médica. 2018:229-234
- Casado V. La historia de la Medicina Familiar en los últimos 50 años. Perspectiva mundial y europea. AMF 2018;14(2):79-86. https://amf-semfyc.com/web/article_ver.php?id=2192
- Citizens Commision on Graduate medical Education of the American medical Association (Millis Commission): The Graduate Education of Phisicians (report); 1966.
- https://www.semfyc.es/la-medicina-de-familia/medicina-de-familia-internacional/organizaciones/wonca-world/
- https://apps.who.int/iris/bitstream/handle/10665/39244/9243541358.pdf;jsessionid=974E23CC825A9DA099424B51866159F3?sequence=1
- https://www.semfyc.es/la-medicina-de-familia/alma-ata/declaracion/
- https://www.revespcardiol.org/es-el-dr-jose-maria-segovia-articulo-S0300893216001020
- https://elpais.com/noticias/jose-maria-segovia-de-arana/
- https://www.boe.es/buscar/doc.php?id=BOE-A-1984-2426
- https://www.mscbs.gob.es/profesionales/formacion/docs/medifamiliar.pdf
- McWhinney I. Orígenes de la Medicina de Familia en McWhinney I. Medicina de familia. Barcelona: Mosby/Doyma; 1994.
- Starfield B. Is primary care essential? Lancet. 1994; 344:1129-33.
- Palacio J. Las ventajas de una relación estable: longitudinalidad, calidad, eficiencia y seguridad del paciente. AMF. 2019;15(8):452-459 https://amf-semfyc.com/web/article_ver.php?id=2506
- https://www.elsevier.es/es-revista-atencion-primaria-27-linkresolver-el-gasto-sanitario-espana-comparacion-13069036
- http://saludineroap.blogspot.com/2017/09/mejorar-el-sistema-con-una-atencion.html
- http://www.medicosypacientes.com/opinion/dr-sergio-minue-el-incierto-futuro-de-la-atencion-primaria
- Engel, George L. (1977). “The need for a new medical model: A challenge for biomedicine”. Science 196:129–136.
- Illich I. Némesis Médica. https://www.ivanillich.org.mx/Nemesis.pdf
- http://www.homeopatiasuma.com/hablando-de-homeopatia/siete-aforismos-una-medicina-mejor/
- http://www.homeopatiasuma.com/hablando-de-homeopatia/podremos-curar-la-medicina/
- http://www.homeopatiasuma.com/hablando-de-homeopatia/el-cero-absoluto/
- Skrabanek P. La muerte de la medicina con rostro humano.
- Montori V . Why we revolt: A patient revolution for careful and kind care. Rochester Minnesota USA. 2017
- Epstein R. Estar presente. Mindfulness, medicina y calidad humana. Kairós. Barcelona. 2018
- https://www.elsevier.es/es-revista-medicina-clinica-2-articulo-empatia-un-valor-troncal-practica-S0025775309010860
- http://www.annfammed.org/content/17/3/267.full.pdf+html
- Moynihan R, Heath I, Henry D. Selling sickness: the pharmaceutical industry and disease mongering. BMJ. 2002; 324:886-91
- Heath I. Combating disease mongering: daunting but nonetheless essential. PLoS Med. 2006;3(4): e146.
- http://www.nogracias.eu/2018/11/17/esbozos-complejidad-3-los-ensayos-clinicos-no-conocimiento-cientifico-abel-novoa/
- Gotzsche P. Medicamentos que matan y crimen organizado. Libros del lince. Barcelona. 2104
- Goldback-Wood S. Complementary medicine is booming worldwide. BMJ 1996; 313:131-133.
- Eisenberg DM, Kessler RC, Foster C, Norlock FE, Calkins DR, Delbanco TL. Unconventional medicine in the United-States: prevalence, costs and patterns of use. N Engl J Med 1993; 328:246-252.
- Fisher P, Ward A. Complementary medicine in Europe. BMJ. 1994; 309:107-111.
- Mac Lennan AH, Wilson DH, Taylor AW. Prevalence and cost of alternative medicine in Australia. Lancet.1996;347:569-573.
- Zollman C, Vickers A. Users and practitioners of complementary medicine. BMJ 1999; 319:836-838.
- Kitai E, Vinker S, Sandiuk A, Hornik O, Zeltcer C, Gaver A. Use of complementary and alternative medicine among primary care patients. Fam Pract 1998;15(5):411-414.
- Swayne J. Survey of the use of homoeophatic medicine in the UK health system. J Roy Coll Gen Pract 1989; 39:503-506.
- Gascón P. Oncología integrativa. Visión general. En: Eres N, Serrano J, Menassa A, Mejía S. Oncología integrativa. Manual básico y clínico. Panamericana. Madrid. 2019
- Rakel D. Medicina integrativa. Elsevier- Masson. 2ª edición. 2014
- Los fines de la Medicina. El Establecimiento de unas nuevas Prioridades. Proyecto Internacional del Hasting Center. Ed. Fundación Grifols. Barcelona 2004.
- http://www.nogracias.eu/2011/12/01/los-fines-de-la-medicina/
- Reilly D. Enhancing human healing. Directly studying human healing could help to create a unifying focus in medicine. BMJ. 2001 Jan 20; 322(7279): 120–121.
- https://www.who.int/topics/traditional_medicine/WHO-strategy/es/
- http://www.homeopatiasuma.com/hablando-de-homeopatia/congreso-nacional-homeopatiaexperiencias-medico-homeopata/
- http://www.homeopatiasuma.com/hablando-de-homeopatia/naturalmente-homeopatia/
- https://elpais.com/diario/1992/06/11/opinion/708213606_850215.html
- Gavilán E, Villafaina A, Jiménez L. Polimedicación en personas mayores. AMF 2012;8(8):426-433- https://amf semfyc.com/web/downloader_articuloPDF.php?idart=1051&id=02_Los_principales_SEPTIEMBRE_2012(1).pdf
- http://sano-y-salvo.blogspot.com/2018/10/el-hiperregistro-o-registritis-en-el.html
- http://www.antibioticos.mscbs.gob.es/PDF/resist_OMS_estrategia_mundial_contra_resistencias.pdf
- https://www.euskadi.eus/contenidos/informacion/cevime_infac_2012/es_def/adjuntos/INFAC_vol_20_n_8.pdf
- https://www.elsevier.es/es-revista-revista-espanola-geriatria-gerontologia-124-pdf-S0211139X12000601
- https://www.choosingwisely.org/resources/updates-from-the-field/choosing-wisely-en-espanol/
- https://rafabravo.blog/2011/07/12/%c2%bf-tiene-ud-medico-de-cabecera/
- Padilla J. ¿A quién vamos a dejar morir?. Sanidad pública, crisis y lo importante de lo político. Capitán Swing. Madrid. 2019.
- http://www.healthdata.org/sites/default/files/files/county_profiles/HAQ/2018/US_HAQ_GBD2016.pdf
- http://www.healthdata.org/spain
- Setiya K. En la mitad de la vida. Libros del asteroide.2019. https://amf semfyc.com/web/downloader_articuloPDF.php?idart=1051&id=02_Los_principales_SEPTIEMBRE_2012(1).pdf Sitges-Serra A. Si puede, no vaya al médico. Las advertencias de un médico sobre la dramática medicalización de nuestra hipocondríaca sociedad Debate. 2020.
- https://medymel.blogspot.com/2018/04/william-osler-citas-y-aforismos.html
- Prasad V. Ending Medical Reversal: Improving Outcomes, Saving Lives Johns Hopkins Press Health Books . 2015
- http://www.nogracias.org/2020/02/29/repensar-la-prevencion-en-atencion-primaria-argumentos-culturales-y-epistemicos-por-abel-novoa/?print=pdf
- Beck U. La sociedad del riesgo. Hacia una nueva modernidad. Paidós. 2006
- Heath I. Role of fear in overdiagnosis and overtreatment. https://www.bmj.com/content/349/bmj.g6123
- https://www.semfyc.es/biblioteca/doc-33-recomendaciones-no-hacer/
- http://www.nogracias.org/2019/12/26/la-mamografia-de-cribado-es-una-decision-clinica-no-de-salud-publica-por-abel-novoa/
- Why cancer screening has never been shown to “save lives”—and what we can do about it. BMJ 2016; 352 doi: https://doi.org/10.1136/bmj.h6080 (Published 06 January 2016)
- Flexner A. Medical education in the United States and Canada. A report to Carnegie Foundation for the Advancement of Teaching. Bulletin number four (1910). Facsimile edi tion, Boston; MA, USA: DB Updike, The Merrmount Press;1960
- López Piñero JM. La medicina en la historia. La esfera de los libros. 2002.
- https://www.boe.es/buscar/pdf/1986/BOE-A-1986-10499-consolidado.pdf
- Sinca G. Vida secreta de nuestros médicos. El Aleph Editores. Barcelona. 2011.
- Tutosaus JD, Morán J, Pérez F. Historia de la formación sanitaria especializada en España y sus claves docentes. Educación Médica. 2018:229-234
- Casado V. La historia de la Medicina Familiar en los últimos 50 años. Perspectiva mundial y europea. AMF 2018;14(2):79-86. https://amf-semfyc.com/web/article_ver.php?id=2192
- Citizens Commision on Graduate medical Education of the American medical Association (Millis Commission): The Graduate Education of Phisicians (report); 1966.
- https://www.semfyc.es/la-medicina-de-familia/medicina-de-familia-internacional/organizaciones/wonca-world/
- https://apps.who.int/iris/bitstream/handle/10665/39244/9243541358.pdf;jsessionid=974E23CC825A9DA099424B51866159F3?sequence=1
- https://www.semfyc.es/la-medicina-de-familia/alma-ata/declaracion/
- https://www.revespcardiol.org/es-el-dr-jose-maria-segovia-articulo-S0300893216001020
- https://elpais.com/noticias/jose-maria-segovia-de-arana/
- https://www.boe.es/buscar/doc.php?id=BOE-A-1984-2426
- https://www.mscbs.gob.es/profesionales/formacion/docs/medifamiliar.pdf
- McWhinney I. Orígenes de la Medicina de Familia en McWhinney I. Medicina de familia. Barcelona: Mosby/Doyma; 1994.
- Starfield B. Is primary care essential? Lancet. 1994; 344:1129-33.
- Palacio J. Las ventajas de una relación estable: longitudinalidad, calidad, eficiencia y seguridad del paciente. AMF. 2019;15(8):452-459 https://amf-semfyc.com/web/article_ver.php?id=2506
- https://www.elsevier.es/es-revista-atencion-primaria-27-linkresolver-el-gasto-sanitario-espana-comparacion-13069036
- http://saludineroap.blogspot.com/2017/09/mejorar-el-sistema-con-una-atencion.html
- http://www.medicosypacientes.com/opinion/dr-sergio-minue-el-incierto-futuro-de-la-atencion-primaria
- Engel, George L. (1977). “The need for a new medical model: A challenge for biomedicine”. Science 196:129–136.
- Illich I. Némesis Médica. https://www.ivanillich.org.mx/Nemesis.pdf
- http://www.homeopatiasuma.com/hablando-de-homeopatia/siete-aforismos-una-medicina-mejor/
- http://www.homeopatiasuma.com/hablando-de-homeopatia/podremos-curar-la-medicina/
- http://www.homeopatiasuma.com/hablando-de-homeopatia/el-cero-absoluto/
- Skrabanek P. La muerte de la medicina con rostro humano.
- Montori V. Why we revolt: A patient revolution for careful and kind care. Rochester Minnesota USA. 2017
- Epstein R. Estar presente. Mindfulness, medicina y calidad humana. Kairós. Barcelona. 2018
- https://www.elsevier.es/es-revista-medicina-clinica-2-articulo-empatia-un-valor-troncal-practica-S0025775309010860
- http://www.annfammed.org/content/17/3/267.full.pdf+html
- Moynihan R, Heath I, Henry D. Selling sickness: the pharmaceutical industry and disease mongering. BMJ. 2002; 324:886-91
- Heath I. Combating disease mongering: daunting but nonetheless essential. PLoS Med. 2006;3(4): e146.
- http://www.nogracias.eu/2018/11/17/esbozos-complejidad-3-los-ensayos-clinicos-no-conocimiento-cientifico-abel-novoa/
- Gotzsche P. Medicamentos que matan y crimen organizado. Libros del lince. Barcelona. 2104
- Goldback-Wood S. Complementary medicine is booming worldwide. BMJ 1996; 313:131-133.
- Eisenberg DM, Kessler RC, Foster C, Norlock FE, Calkins DR, Delbanco TL. Unconventional medicine in the United-States: prevalence, costs and patterns of use. N Engl J Med 1993; 328:246-252.
- Fisher P, Ward A. Complementary medicine in Europe. BMJ. 1994; 309:107-111.
- Mac Lennan AH, Wilson DH, Taylor AW. Prevalence and cost of alternative medicine in Australia. Lancet.1996;347:569-573.
- Zollman C, Vickers A. Users and practitioners of complementary medicine. BMJ 1999; 319:836-838.
- Kitai E, Vinker S, Sandiuk A, Hornik O, Zeltcer C, Gaver A. Use of complementary and alternative medicine among primary care patients. Fam Pract 1998;15(5):411-414.
- Swayne J. Survey of the use of homoeophatic medicine in the UK health system. J Roy Coll Gen Pract 1989; 39:503-506.
- Gascón P. Oncología integrativa. Visión general. En: Eres N, Serrano J, Menassa A, Mejía S. Oncología integrativa. Manual básico y clínico. Panamericana. Madrid. 2019
- Rakel D. Medicina integrativa. Elsevier- Masson. 2ª edición. 2014
- Los fines de la Medicina. El Establecimiento de unas nuevas Prioridades. Proyecto Internacional del Hasting Center. Ed. Fundación Grifols. Barcelona 2004.
- http://www.nogracias.eu/2011/12/01/los-fines-de-la-medicina/
- Reilly D. Enhancing human healing. Directly studying human healing could help to create a unifying focus in medicine. BMJ. 2001 Jan 20; 322(7279): 120–121.
- https://www.who.int/topics/traditional_medicine/WHO-strategy/es/
- http://www.homeopatiasuma.com/hablando-de-homeopatia/congreso-nacional-homeopatiaexperiencias-medico-homeopata/
- http://www.homeopatiasuma.com/hablando-de-homeopatia/naturalmente-homeopatia/
- https://elpais.com/diario/1992/06/11/opinion/708213606_850215.html
- Gavilán E, Villafaina A, Jiménez L. Polimedicación en personas mayores. AMF 2012;8(8):426-433- https://amf semfyc.com/web/downloader_articuloPDF.php?idart=1051&id=02_Los_principales_SEPTIEMBRE_2012(1).pdf
- http://sano-y-salvo.blogspot.com/2018/10/el-hiperregistro-o-registritis-en-el.html
- http://www.antibioticos.mscbs.gob.es/PDF/resist_OMS_estrategia_mundial_contra_resistencias.pdf
- https://www.euskadi.eus/contenidos/informacion/cevime_infac_2012/es_def/adjuntos/INFAC_vol_20_n_8.pdf
- https://www.elsevier.es/es-revista-revista-espanola-geriatria-gerontologia-124-pdf-S0211139X12000601
- https://www.choosingwisely.org/resources/updates-from-the-field/choosing-wisely-en-espanol/
- https://rafabravo.blog/2011/07/12/%c2%bf-tiene-ud-medico-de-cabecera/
- Padilla J. ¿A quién vamos a dejar morir?. Sanidad pública, crisis y lo importante de lo político. Capitán Swing. Madrid. 2019.
- http://www.healthdata.org/sites/default/files/files/county_profiles/HAQ/2018/US_HAQ_GBD2016.pdf
- http://www.healthdata.org/spain
- Setiya K. En la mitad de la vida. Libros del asteroide.2019.
Vídeos
7 Comments
Deja un comentario

También te puede interesar
Oportunidad de doctorado con financiación completa en Brasil.
Ha surgido una oportunidad para una beca de doctorado Cotutelle totalmente financiada para explorar el uso de la homeopatía en...
5ª Conferencia HRI: “Investigación de vanguardia en homeopatía” Del 16 al 18 de junio – Londres
Los días 16, 17 y 18 de junio tendrá lugar la 5ª Conferencia Internacional de Investigación del Instituto de Investigación...



Hola desde Segovia.Me gustaría saber desde vuestra óptica que también es la mía,cómo observáis éste “fenómeno” que nos toca vivir,y alguna sugerencia para reforzar el sistema inmune desde la Homeopatía.Yo(modestia aparte)procuro aportar conciencia-consciencia,a mis “ejércitos” bacterianos,víricos ,etc.y así transmitirles “moral alta”,pues la otra pandemia paralela que nos machaca es la del miedo,psicosis,paranoia colectiva etc.SALUD-SALUDOS.Juan Dominguez de Vidaurreta.
Vale.Conforme
Muchas gracias Juan por leernos y por tus comentarios.
Creo que tú mismo lo dices: Consciencia y la búsqueda de la salud con la naturaleza y mirando hacia nuestro interior. Proponemos la Medicina Integrativa como un modo holístico de entender la salud y la enfermedad y de aproximarnos al paciente haciéndole partícipe y autónomo y buscando la terapia más natural y segura en cada caso.
Un saludo
Qué lección magistral de sabiduría, de deontología médica, de ciencia verdadera, es decir, de consciencia total, de Humanidad al completo. Muchísimas gracias, querido José Ignacio, por este curso intensivo de iluminación auténtica en todos los sentidos, esa que abarca desde la esencia de la tierra y de la vida, hasta la metafísica del espíritu donde mente y corazón se funden en verdadero sentimiento cognitivo y la humildad y la sencillez se convierten en acompañamiento y apoyo incondicional hacia el hermano y la hermana que padecen las secuelas de una existencia, tantas veces dolorosa y difícil.
Si el Planeta supera estas pruebas que sufre, que sufrimos todas y todos de un modo o de otro, estoy segura que será gracias a seres como vosotros, queridos e imprescindibles hermanos, los Médicos de Cabecera, de Familia, de Verdad.
Benditos sois.
Un abrazo universal, profundo y enorme como tu alma
Muchas gracias Sol.
Ahora sabes, que esta artículo estaba escrito antes de.
Te devuelvo ese abrazo y me congratulo con los comentarios tan cariñosos que siempre haces de mis modestos artículos.
Besos
José Ignacio: que datos y cuantos temas muy interesantes planteas en el desarrollo de tu artículo y todo bien documentado. Que sabiduría.
El resumen, lo he pillado muy bien y como siempre te diré: “que razón tienes”
Gracias !
Muchas gracias por tu cariño y generosidad siempre.
Besos